Antibiotikaresistenz
Beim Wettlauf um die Bekämpfung von bakteriellen Infektionskrankheiten hat in der Forschung eine neue Runde begonnen. Mit der Entdeckung von Antibiotika Mitte des vorigen Jahrhunderts dachte man, die bakteriellen Infektionskrankheiten für immer besiegen zu können.
Inzwischen haben viele Antibiotika ihre Wirkung verloren. Es sind Bakterienstämme entstanden, die eine Resistenz gegen die Präparate entwickelt haben. Besonders in Krankenhäusern, wo Patienten mit geschwächtem Immunsystem liegen, sind sie zum Problem geworden. Eine Ursache ist die unsachgemäße Verwendung der Antibiotika durch Arzt und Patient.
Gegenwärtig existieren mehr als 100 verschiedene Präparate, die Antibiotika enthalten. Alle wirkten zielsicher gegen gefährliche und tödliche Bakterienzellen, ohne die menschlichen und tierischen Zellen anzugreifen.
Nachdem Mitte der 40er Jahre das Penicillin aus dem Schimmelpilz Penicillium notatum großtechnisch gewonnen werden konnte, begann der Siegeszug gegen bakterielle Infektionskrankheiten. Inzwischen hat sich die Zahl der medizinischen „Wunderwaffen“ enorm erhöht. Man fand andere Schimmelpilze mit neuen antibiotischen Wirkstoffen und konnte sie in ausreichenden Mengen bereitstellen. So stellen beispielsweise Streptomyces-Arten Tetracyclin her, das besonders gut gegen Streptococcen wirkt. Viele natürlich hergestellte Antibiotika wurden chemisch verändert, um ihre Wirksamkeit weiter zu erhöhen. Sulfonamide und Chinolone sind rein chemisch hergestellte Antibiotika.
Die molekulare Wirkungsweise vieler Antibiotika ist aufgeklärt. Manche, z. B. Penicillin wirken als kompetitive Hemmer für Enzyme, die am Aufbau der Bakterien-Zellwand beteiligt sind.
Bei wachsenden Bakterien entstehen Löcher in der Zellwand, die eine Osmose bewirken. Die Bakterienzelle platzt als Folge in isotonen oder hypotonen Lösungen. Haben die Bakterien schon eine Zellwand aufgebaut, wirkt das Antibiotikum nicht mehr.
Viele andere Antibiotika (z. B. Streptomycin, Tetracyclin, Erythromycin) greifen in die Proteinsynthese der Bakterien ein und verhindern so den Aufbau von Eiweißen. Ihre Wirkungsstellen liegen auf der RNA oder an den Ribosomen.
Noch Mitte des vorigen Jahrhunderts dachte man, auf diese Weise alle bakteriellen Infektionskrankheiten für immer besiegen zu können. Doch bereits beim vermehrten Einsatz von Penicillin machte man die Beobachtung, dass der Wirkstoff die Erkrankung nicht bei allen Patienten zum Abklingen brachte. Nach und nach stellte man fest, dass manche Infektionen nicht mehr mit Antibiotika in den Griff zu bekommen sind.
Besonders in den Krankenhäusern haben sich unter dem Einfluss von Desinfektionsmitteln Bakterienstämme herausgebildet, die mit Antibiotika nicht mehr zu vernichten waren. Manche Infektionen führten sogar zum Tode.
Resistenz von Bakterien gegen Antibiotika
| Bakterium | Staphylococcus aureus |
| Vorkommen | Eiterbakterium, kommt überall in der Umwelt vor, befällt die Haut, häufiger Krankenhauskeim |
| Krankheitsbild | Blutvergiftung, Wundinfektion, Lungenentzündung |
| Resistenz | In Krankenhäusern sind mehr als 60% der Stämme resistent gegen Methicillin, 98% gegen Penicillin und 100% gegen Vancomycin. Es droht eine generelle Unempfindlichkeit gegen alle Antibiotika. Seit den 50er Jahren bekannt. |
| Bakterium | Enterococcus faecalis |
| Vorkommen | normaler Darmbewohner |
| Krankheitsbild | Im Krankenhaus führt er bei Abwehr geschwächten Patienten zu Blutvergiftung, Wundinfektion, Harnwegsinfektion. |
| Resistenz | 70% der Stämme sind resistent gegen Cipofloxacin und 70% gegen Ampicillin. Das Bakterium ist gegen mehr als 100 Antibiotika resistent. Seit den 80er Jahren bekannt. |
| Bakterium | Escherichia coli |
| Vorkommen | normaler Darmbewohner |
| Krankheitsbild | kann im Krankenhaus und außerhalb Harnwegsinfektionen, Blutvergiftung, Durchfall und Nierenversagen hervorrufen |
| Resistenz | Manche Stämme der Erreger von Harnwegsinfektionen sind vielfach resistent. Seit den 60er Jahren bekannt. |
| Bakterium | Streptococcus pneumoniae |
| Vorkommen | kommt in der Umwelt vor |
| Krankheitsbild | Blutvergiftung, Mittelohrentzündung, Lungenentzündung, Hirnhautentzündung |
| Resistenz | 10% der Stämme sind gegen Tetracyclin und 37% gegen Penicillin resistent. Seit den 70er Jahren bekannt. |
| Bakterium | Mycobacterium tuberculosis |
| Vorkommen | kommt in der Natur und im Krankenhaus vor |
| Krankheitsbild | Tuberkulose |
| Resistenz | Gegen einige Stämme wirkt überhaupt kein Antibiotikum mehr (mehr als 100 Präparate). Seit den 70er Jahren bekannt |
| Bakterium | Acinetobacter |
| Vorkommen | Krankenhauskeim |
| Krankheitsbild | Blutvergiftung |
| Resistenz | Die Stämme sind resistent gegen fast alle Antibiotika. Seit den 90er Jahren bekannt |
Wie kommt es zur Resistenz der Bakterien?
Bakterien an sich sind etwas Natürliches. Sie kommen überall vor. Die meisten sind harmlose Mitbewohner. Einige schützen sogar vor Erkrankungen, indem sie pathogene Bakterien niederkonkurrieren.
Wendet man Antibiotika an, stellt die Anwendung jedes Mal einen empfindlichen Einschnitt in das Gleichgewicht dar.
Leider werden in der Humanmedizin und in der Tierhaltung viel zu viel Antibiotika angewendet. Oft geschieht das nach Gutdünken oder auf Drängen der Patienten. Mitunter werden sie auch bei Viruserkrankungen angewendet, wo sie überhaupt keinen Nutzen bringen. Viele Präparate werden falsch verwendet, weil man bei Besserung des Gesundheitszustandes die Medikamentierung abbricht. Das sind beste Bedingungen für die Bildung resistenter Bakterien.
-
Bakterien auf dem Weg zur Resistenz
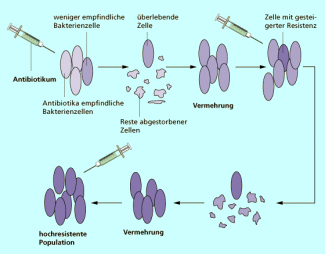
Ein Antibiotikum tötet alle Bakterien bis auf eins oder einige weniger empfindlichere ab, falls das Medikament nicht so hoch dosiert wurde, dass alle sterben. Durch die schnelle Vermehrung entsteht bald ein weniger empfindlicher neuer Stamm. Bei weiterer Gabe des Antibiotikums werden erneut die am wenigsten empfindlichen Zellen aussortiert, bis allmählich ein resistenter Stamm entsteht. Ursache ist ein antibiotikaresistentes Gen, ein sogenanntes „Schutzgen“. Man weiß, dass diese Schutzgene meistens im Plasmid lokalisiert sind. Im Plasmid enthaltene Informationen können von Bakterium zu Bakterium ausgetauscht werden, auch über Stammesgrenzen hinaus. Idealer Ort dafür ist die Krankenhauskanalisation, wo sich die verschiedensten Arten begegnen.
Schutzgene können in drei Richtungen wirken: Das Gen kodiert
- ein Enzym, das das Antibiotikum abbaut.
- einen Carrier, der das Antibiotikum aus der Zelle schleust.
- ein Eiweiß, das das Antibiotikum chemisch verändert und so inaktiviert.
Das Bakterium „schlägt zurück!“ Damit hat der Kampf der Forschung gegen Infektionskrankheiten erneut begonnen.

