Physik und Medizin
Besondere Bedeutung hat die Anwendung physikalischer Erkenntnisse in der Medizin bei bildgebenden Diagnoseverfahren. Dazu gehören:
- Röntgenfotografie,
- Computertomografie,
- Szintigrafie,
- Ultraschallaufnahme,
- Magnetresonanz-Tomografie.
Diese Verfahren sind in dem Artikel ausführlich dargestellt.
Röntgenfotografie
Im Jahre 1895 wurde von WILHELM CONRAD RÖNTGEN (1845-1932, 1901 Nobelpreis für Physik) bei Experimenten mit sogenannten Katodenstrahlröhren eine unbekannte Art von Strahlen (X-Strahlen) entdeckt und deren Eigenschaften untersucht. Im deutschsprachigen Gebieten werden diese heute als Röntgenstrahlen bezeichnet.
Die in der Medizin angewandten Röntgenstrahlen entstehen, wenn Elektronen in dem elektrischen Feld einer Glühkatodenröhre beschleunigt und dann an der Anode abgebremst werden (Bild 1). Die betreffende Strahlung wird als Röntgenbremsstrahlung bezeichnet.
Die Qualität des Röntgenbildes wird durch die Bildschärfe und den Bildkontrast bestimmt. Beim Einsatz für diagnostische Zwecke spricht man von Röntgendiagnostik.
Einfluss des Brennflecks auf die Bildschärfe
Ein Bild wird im Allgemeinen als scharf beurteilt, wenn die Ränder eines Details deutlich erkennbar sind. Ein Maß dafür ist in der medizinischen Praxis die Abbildung der Spongiosabälkchen der Knochen, die 0,2 mm Dicke haben.
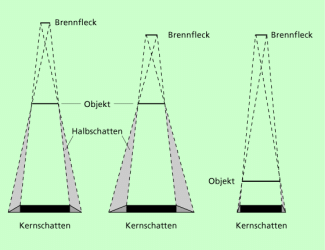
Bei Röntgenaufnahmen wird die Bildschärfe beeinflusst durch die Bewegung des Patienten (z. B. Atmung, Herzschlag), durch das verwendete Filmmaterial und durch die sogenannte geometrische Unschärfe. Diese entsteht durch die räumliche Ausdehnung des Brennflecks. Infolge der Halbschattenbildung (Bild 2) werden Konturen unscharf abgebildet.
Der Hell-Dunkel-Übergang im Halbschatten ist kontinuierlich, seine Größe ist entscheidend für die Schärfe des Bildes und durch einen kleinen Brennfleck oder einen geringen Abstand zwischen Objekt und Bildebene kann er verkleinert werden.
Da der überwiegende Teil der kinetischen Energie der schnellen Elektronen (ca. 98 %) beim Auftreffen auf den Brennfleck der Anode sich in Wärme umwandelt, kann dessen Größe nicht beliebig verkleinert werden. Eine zu starke Erwärmung (über 1200 °C) würde die Oberfläche der Anode verändern und die Lebensdauer der Röhre verkürzen. Um dennoch eine in der medizinischen Diagnosetechnik notwendige hohe Auflösung zu erreichen, werden Brennfleckgrößen von 0,1 mm x 0,1 mm bis 2 mm x 2 mm angewendet. Dazu ist der Einsatz eines speziellen Anodenmaterials aus Wolfram und Rhenium (bis 15%) notwendig. Zusätzlich wird die Anode noch mit einer Molybdänschicht überzogen.
-
Halbschattenbildung in Abhängigkeit von der Größe des Brennflecks und dem Abstand zur Bildebene
Einfluss der Anodenspannung auf den Bildkontrast
Unter Bildkontrast versteht man Unterschiede (z. B. in der Helligkeit) zwischen benachbarten Bereichen. Der Kontrast ist im Wesentlichen von der Art der Strahlung und dem durchstrahlten Objekt abhängig.
Die in der Röntgenröhre erzeugte Strahlung ist ein Gemisch elektromagnetischer Strahlen verschiedener Wellenlängen, deren Intensitätsmaximum in der Nähe der Grenzwellenlänge
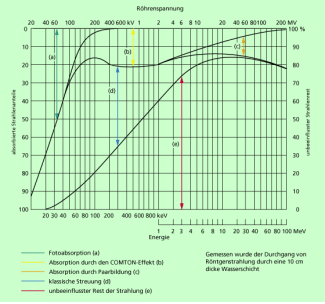
liegt. In den weiteren Darstellungen wird die effektive Wellenlänge verwendet. Darunter versteht man diejenige Wellenlänge einer heterogenen Strahlung, die als monochromatische Strahlung annähernd genauso geschwächt wird, wie die gesamte heterogene Strahlung. Die Schwächung erfolgt durch Wechselwirkung der Strahlung mit Materie. Die am häufigsten auftretenden Wechselwirkungen sind der Fotoeffekt, der COMPTON-Effekt und die Paarbildung (Bild 3).
-
Absorbierte Anteile bei der Wechselwirkung von Röntgenstrahlung mit einer 10 cm dicken Wasserschicht(a) Fotoapsorption(b) Absorption durch den COMPTON-Effekt(c) Absorption durch Paarbildung(d) klassische Streuung(e) unbeeinflusster Rest der Strahlung
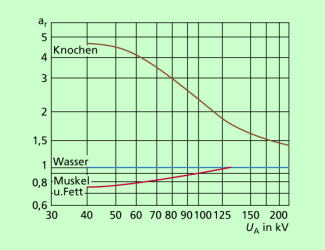
Röntgenstrahlen werden von Knochen, Muskeln, Wasser und Fettgewebe aufgrund der verschiedenen Zusammensetzung (unterschiedliche Ordnungszahlen der konstituierenden Atome) und Dichte unterschiedlich absorbiert. Dabei zeigt sich, dass das Absorptionsverhalten auch von der zur Untersuchung verwendeten Anodenspannung der Röntgenröhre (und damit von der kinetischen Energie der schnellen Elektronen bzw. der effektiven Wellenlänge) abhängt (Bild 4).
Aus Bild 4 wird deutlich, dass ein guter Kontrast mit weicher Röntgenstrahlung (Röhrenspannungen von 30 kV-40 kV) erreicht werden kann. Oft reicht aber die Dosis der das Objekt durchdringenden Strahlung nicht mehr aus, um ein aussagekräftiges Röntgenbild zu erzeugen. Dieser Nachteil ist aber nur teilweise durch die Erhöhung des Anodenstromes (Erhöhung der Heizspannung) bzw. Verlängerung der Belichtungszeit auszugleichen. Vergleichbar ist das mit einem unterbelichteten Foto. Die Belichtung kann erhöht werden durch eine Vergrößerung der Blendenöffnung (Erhöhung des Photonenstromes) oder einer Vergrößerung der Belichtungszeit.
Die Erhöhung des Anodenstromes führt zu einer erhöhten thermischen Belastung der Anode und ist deshalb nur begrenzt möglich. Die Verlängerung der Belichtungszeit kann zu Bewegungsunschärfen führen und ruft eine zusätzliche Strahlenbelastung hervor.
Deshalb werden in der medizinischen Diagnosetechnik meist harte Röntgenstrahlung (Röhrenspannungen 100 kV-125 kV) verwendet.
Einsatz von Kontrastmitteln
Durch die annähernd gleiche Zusammensetzung der Weichteile des Körpers (gleiche mittlere Ordnungszahl der Atome) und die relativ geringen Dichteunterschiede vieler Organe ist im Röntgenbild der Kontrast für eine medizinische Diagnose häufig nicht ausreichend. Das wird erst mit dem Einsatz von Kontrastmitteln möglich. Als Kontrastmittel sind geeignet:
- Stoffe, die die Strahlung wesentlich stärker absorbieren als die umgebenden Gewebe (z.B. Barium oder Iod),
- Stoffe, die Strahlung weniger absorbieren als Gewebe (z.B. Luft).
An Kontrastmittel werden außer ihrer Absorptionseigenschaft weitere Anforderungen gestellt:
- Sie dürfen nicht toxisch sein. Deshalb sind viele Schwermetalle und deren Verbindungen nicht geeignet.
- Sie sollen nicht resorbiert werden, also nicht in den Stoffwechsel gelangen.
- Sie dürfen keine lokalen Reizungserscheinungen verursachen.
Kontrastmittel werden bei Untersuchungen des Magen-Darm-Traktes oral verabreicht. Für Untersuchungen der Nieren erfolgt in der Regel eine intravenöse Injektion.
Computertomografie (CT)
In der Röntgenfotografie werden hintereinanderliegende Details im durchstrahlten Objekt in einer Ebene abgebildet, damit ist eine räumliche Zuordnung erschwert oder nicht möglich. Deshalb wurde ein Verfahren entwickelt, von einer Schicht des zu untersuchenden Objektes eine Tomografie (Schichtaufnahme, abgeleitet vom griechischen tome = Schnitt und graphein = Schreiben) mithilfe eines Computers anzufertigen. Das Verfahren wird als Computertomografie (CT) bezeichnet.
In den Jahren 1963 und 1964 wurden dafür von dem amerikanischen Physiker ALLEN MACLEOD CORMACK theoretische Grundlagen entwickelt. Unabhängig von ihm konstruierte der britische Elektroingenieur GODFREY NEWBOLD HOUNSFIELD 1972 eine erste technische Realisierung zur Untersuchung des Gehirns. Beide wurden 1979 für die Entwicklung des CT mit dem Nobelpreis für Medizin geehrt.
-
Relative Absorption durch Gewebe, bezogen auf die Absorption von Wasser, die 1 gesetzt wird.
Prinzipielle Vorgehensweise
Es soll eine Schicht eines Objekts untersucht werden, das zur besseren Anschaulichkeit aus vier verschiedenen Substanzen aus gleich großen Volumenelementen mit der Seitenlänge d besteht.
Der Röntgenstrahl mit bestimmter Ausgangsintensität wird dabei durch jede einzelne Substanz nach dem Absorptionsgesetz
geschwächt. Die Absorptionskonstante hängt von der Dichte des Stoffes und seiner mittleren Ordnungszahl ab. Sie beträgt z.B. für Eisen 0,23/mm, für Silber 1,09/mm und für Wasser 0,003/mm.
Der genau parallele Röntgenstrahl mit bestimmter Ausgangsintensität und einem Durchmesser, der der Seitenlänge d des Volumenelements entspricht, durchdringt von Position das Objekt und wird mit der Intensität registriert.
Im Gegensatz zur Röntgenfotografie geschieht das hier nicht mit einem Röntgenfilm, sondern mit einem Halbleiterdetektor. Dieser besteht aus einem Szintillationskristall und einer Fotodiode. Trifft der Röntgenstrahl auf einzelne Atome des Kristalls, so gibt er seine Energie ab und regt die Elektronen an, auf energiereichere Bahnen zu wechseln. Bei der Rückkehr in ihren ursprünglichen Zustand geben diese auch sichtbares Licht ab, das von der Fotodiode registriert wird. Dadurch wird ihr Innenwiderstand verringert und der durch sie fließende Strom entsprechend erhöht. Diese Messapparatur ist so empfindlich, dass noch Intensitätsdifferenzen bis 0,5% unterschieden werden können.
Danach fährt die Röntgenröhre (und entsprechend die Messelektronik) zur nächsten Position und die nächste Intensität wird gemessen.
Anschließend wird die ganze Apparatur um 90° in die folgende Position gedreht und die entsprechenden Intensitäten gemessen.
Aus diesen Messdaten lassen sich die Absorptionskonstanten mit folgendem Gleichungssystem berechnen:
Mit der Kenntnis dieser Absorptionskonstanten sind dann Rückschlüsse auf die Substanzen in den einzelnen Volumenelementen möglich.
Für die medizinische Diagnose beträgt die Breite der einzelnen Volumenelemente ungefähr 0,5 mm. Soll eine Fläche von 20 cm x 20 cm gescannt werden, dann ergäben sich 160.000 Volumenelemente, die mit genauso vielen Messungen erfasst werden müssen. Danach ist ein Gleichungssystem mit 160.000 Gleichungen mit ebenso vielen Unbekannten zu lösen. Diese gewaltige Rechenarbeit erfordert neben einem ausgeklügelten mathematischen Verfahren auch eine sehr leistungsfähige Rechentechnik.
Bildbearbeitung
Aus den berechneten Absorptionskonstanten werden vom Computer Helligkeits- oder Farbwerte berechnet und auf dem Monitor dargestellt. Dabei entspricht jedem Volumenelement ein Pixel auf dem Bildschirm. Für die Berechnung der Helligkeitswerte benutzt man die sogenannte HOUNSFIELD-Skala, bei der die jeweilige Absorption mit der von Wasser verglichen und ein entsprechender Zahlenwert zugeordnet wird. Wasser erhält den Wert null.
| Körpersubstanzen und Gewebe | Wert auf der HOUNSFIELD-Skala |
| Knochen | 400-1600 |
| Schilddrüse | 65-80 |
| Leber | 55-65 |
| Nieren | 35-45 |
| Gehirn | 30-35 |
| Wasser | 0 |
| Lungen | -500-800 |
| Luft | -1000 |
Da z.B. bei der Untersuchung der Nieren nur bestimmte Bereiche der HOUNSFIELD-Skala diagnostisch interessant sind, werden auf dem Monitor nur Teile der HOUNSFIELD-Skala (Fenster) dargestellt (Bild 6). Alle anderen Werte werden entweder schwarz bzw. weiß abgebildet.
Ultraschneller CT-Scanner
Um die Strahlenbelastung der Patienten zu verringern, arbeiten moderne CT-Scanner nach folgendem Prinzip: Die Elektronen werden mithilfe eines Linearbeschleunigers auf die notwendige Geschwindigkeit gebracht. Der Strahl wird dann fokussiert und mithilfe eines Magnetfeldes auf eine bestimmte Stelle des Targetrings gelenkt. Dort entsteht, wie in einer normalen Röntgenröhre, Röntgenstrahlung, die das zu untersuchende Objekt durchdringt und auf der gegenüberliegenden Seite auf die kreisförmig angeordneten Dektoren trifft.
Durch eine Pulsierung des Elektronenstrahls und der sehr schnellen, nicht mechanische Wechsel der Positionen lassen sich Scannzeiten unter 0,1 s erreichen.
Szintigrafie
Ziel der Röntgendiagnostik ist es, den zu untersuchenden Körper von außen zu durchstrahlen, um eine anatomisch exakte Abbildung von Organen und Strukturen zu erhalten.
Die nuklearmedizinische Diagnostik verfolgt im Gegensatz dazu das Ziel, Stoffwechselvorgänge und Stoffwechselfunktionen zu erfassen, zu messen und bildlich darzustellen.
Dazu werden radioaktive Nuklide an stoffwechselaktive Substanzen gekoppelt und ihr zeitliches Verhalten (Verteilung oder Konzentration) durch Messung der von ihnen ausgehenden Strahlung untersucht.
Radionuklide
Ein Radionuklid ist nur dann für den Einsatz in der medizinischen Diagnostik geeignet, wenn es bestimmte Bedingungen erfüllt:
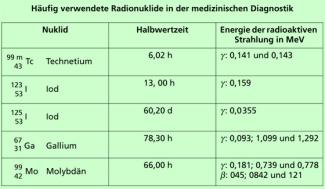
- Die Halbwertszeit sollte so beschaffen sein, dass die medizinische Untersuchung ohne Einschränkung möglich ist. In Bild 7 ist eine Übersicht über Radionuklide gegeben, die in der medizinischen Diagnostik häufig verwendet werden.
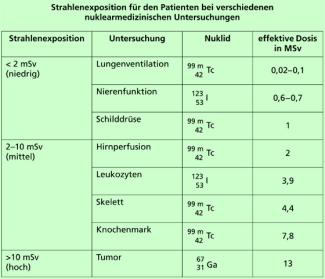
- Zur Herabsetzung der Strahlenbelastung der Patienten sollte ein reiner Gamma-Strahler eingesetzt werden, da bei diesem die vom Körper absorbierte Energie am niedrigsten ist. In Bild 8 ist die Strahlenexposition für den Patienten bei verschiedenen nuklearmedizinischen Untersuchungen angegeben.
- Das Nuklid muss für Routineuntersuchungen jederzeit bereitstehen. Seine relativ kurze Halbwertzeit erfordert seine Erzeugung durch „Generatoren“ vor Ort aus einem langlebigeren Mutteratom.
Dazu kann z.B. das in Kernreaktoren erzeugte Molybdän-Isotop dienen, das mit einer Halbwertzeit von 66 Stunden in das vielfach eingesetzte Radionuklid zerfällt: - Ein als Tracer (das sind Stoffe, die einen Prozess begleiten, ihn aber nicht beeinflussen und gut nachweisbar sind) verwendetes Radionuklid muss entweder selbst organspezifische Stoffwechseleigenschaften haben oder an andere Stoffe ankoppelt werden können. Jodverbindungen sind unter diesem Gesichtspunkt sehr gut geeignet.
-
Übersicht über Radionuklide, die häufig in der medizinischen Diagnostik verwendet werden
-
Strahlenexposition für Patienten bei verschiedenen nuklearmedizinischen Untersuchungen
Szintillationszähler
Das Messprinzip für alle radiodiagnostischen Anwendungsmethoden entspricht prinzipiell dem bei einem Szintillationszähler. Es besteht im Wesentlichen aus Messsonde, Analysator und Zähler (Bild 9).
Messsonde: Die Messsonde besteht aus einem Szintillationskristall (NaJ mit Thallium dotiert), der mit einem Sekundärelektronenvervielfacher gekoppelt ist.
In dem Kristall kann ein Gamma-Quant folgende Wechselwirkungen hervorrufen: Fotoeffekt, COMPTON-Effekt und Paarbildungseffekt. Die bei den Wechselwirkungen entstehenden freien Elektronen, die durch Stöße weitere Atome ionisieren können, rekombinieren innerhalb kurzer Zeit mit den ionisierten Gitterbausteinen und gehen unter Aussendung von Photonen wieder in den Grundzustand über. Diese Photonen lösen aus der Katode des Sekundärelektronenvervielfachers Elektronen aus, die um ein Vielfaches vermehrt auf dessen Anode treffen.
Analysator: Durch die Wechselwirkungsprozesse ändert sich das Spektrum der ursprünglichen Strahlung des Radionuklids. Durch den Analysator werden die Signale herausgefiltert, die zwischen einer oberen und einer unteren Schranke liegen, da nur diese direkt vom radioaktiven Nuklid ausgelöst wurden.
Zähler: Die durch den Analysator herausgefilterten Impulse werden auf einen Spannungswert normiert und für eine vorgegebene Zeit gezählt.
Szintillationskamera (Gammakamera)
Mit einer Szintillationskamera kann die zeitliche und räumliche Verteilung der Radionuklide in einem Gebiet gleichzeitig erfasst werden. Der Messkopf dabei wird während der Untersuchung nicht bewegt.
In einem großflächigen Einkristall aus NaJ (26 cm bis 60 Zentimeter Länge) wird die Strahlung registriert, die vom Kollimator durchgelassen wird. Der Kollimator ist eine Abschirmvorrichtung (z. B. eine mit parallelen Löchern versehene Bleiplatte), die Strahlung nur durchlässt, wenn diese aus einer ganz bestimmten Richtung kommt. Ein Gammaquant, das den Kristall erreicht, erzeugt dort ein Photon. Dieses wird in einem der vielen dahinter angebrachten Sekundärelektronenvervielfacher wahrgenommen und verstärkt. Mithilfe der Elektronik und eines Computers wird dem Strom ein bestimmter Helligkeitswert und ein konkreter Bildpunkt zugeordnet, der genau der Lage des Volumenelements entspricht, das das Gamma-Quant aussandte.
Probleme bei Messungen mit Radionukliden
Durch Messungen mit einem Szintillationszähler oder einer Gammakamera soll von der Anzahl der gezählten Impulsen in einer bestimmten Zeitspanne auf die Aktivität A in einem Volumenelement geschlossen werden. Für diesen Zusammenhang sind folgende Gesichtspunkte zu berücksichtigen:
- Der Szintillationszähler kann nur einen Teil der von der radioaktiven Substanz nach alle Richtungen ausgesendeten Strahlung registrieren. Bei einem Ganzkörperzähler beträgt dieser Anteil ungefähr 1%. Der genaue Prozentsatz (Gerätefaktor F) ist in Vorversuchen zu ermitteln.
- Der radioaktive Zerfall ist ein stochastischer Prozess, bei dem zwar im Durchschnitt in gleichen (im Vergleich zur Halbwertzeit kurzen) Zeiten gleich viele Kerne zerfallen, doch bei einer einzelnen Messung wird der ermittelte Wert in 68% aller Fälle in einem Intervall liegen, wobei die Streuung für diesen zufälligen Prozess beträgt.
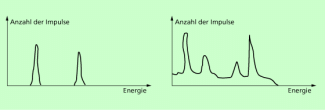
Daraus ergeben sich Fehlergrößen, deren Werte für einige Messergebnisse in Bild 11 dargestellt sind. Die Messunsicherheit ist demnach von der registrierten Impulsanzahl abhängig. Deshalb hat sie auch Einfluss auf die Menge des zu verabreichenden radioaktiven Nuklids und die Dauer der durchzuführenden Messung. - Durch die natürliche Radioaktivität wird die Strahlung des verabreichten Radionuklids mit der sogenannten Nullrate überlagert, die ebenfalls im Vorversuch bestimmt werden muss.
Modellrechnung zur Verdeutlichung der Zusammenhänge
Zur Untersuchung der Funktion einer Schilddrüse wird eine Szintigrafie mit durchgeführt. Dem Patienten wird eine Flüssigkeit, die das radioaktive Nuklid mit einer Anfangsaktivität = 10 MBq enthält, verabreicht. Es sollen zwei Messungen, die erste nach 4 Stunden und die zweite nach 48 Stunden, vorgenommen werden. Die Schilddrüse wird mit einer Gammakamera, die die Fläche von 5 cm x 5cm mit 2500 Bildpunkten darstellt, aufgenommen.
Es ist die Aufnahmezeit so zu ermitteln, dass der Messfehler unter 3% liegt.
Die pro Sekunde registrierten Impulse können mit folgender Gleichung beschrieben werden:
Dann ergeben sich für die beiden Messungen folgende Werte:
Messung nach 4 Stunden:
Messung nach 48 Stunden:
Daraus ergeben sich für die erste Untersuchung eine Messdauer von 20 Sekunden und für die zweite von 2,5 Minuten.
-
Links ist das von der ursprünglichen Strahlung erzeugte diskrete Spektrum dargestellt, rechts das durch den COMPTON-Effekt und die natürliche Radioaktivität überlagerte gemessene kontinulierliche Spektrum.
Ultraschall
In der Ultraschalldiagnostik wird in den zu untersuchenden Körperteil eine Ultraschallwelle eingeleitet und die wieder austretende Schallwelle zur Analyse (insbesondere zur Bilderzeugung) genutzt.
| Damit können Aussagen gewonnen werden z. B. über | |
| Lage, Abmessungen und Veränderungen von Organen, | |
| Größe bestimmter Gewebestrukturen (z. B. Gallen- oder Nierensteine), | |
| Bewegungs- und Funktionsabläufe (z. B. bei ungeborenen Kindern), | |
| Blutströmungen. | |
| Gegenüber der Röntgen- bzw. radiologischen Diagnostik hat die Ultraschalldiagnostik den entscheidenden Vorteil, dass bei diesem Verfahren mit Energiedichten von etwa keine Strahlenbelastung auftritt und bisher keinerlei Schädigungen bei den untersuchten Personen nachgewiesen werden konnten. | |
Erzeugung und Ausbreitung des Ultraschalls
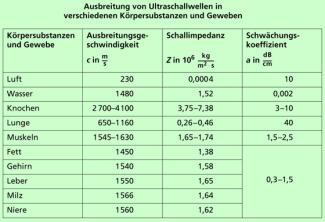
In einem Ultraschallkopf (Bild 12) wird durch Anlegen einer äußeren Spannung ein Quarz durch Ausnutzung des Piezo-Effekt es zu Schwingungen mit einer Frequenz von ca. f = 1 MHz angeregt. Diese Schwingungen werden gerichtet als Ultraschallwelle abgegeben und breiten sich als Ultraschallwellen sich in den verschiedenen Substanzen des Körpers mit unterschiedlicher Geschwindigkeit aus, erfahren in diesen eine unterschiedliche Absorption und werden auch an den Übergängen, z. B. von einem Körperorgan zum anderen, in unterschiedlichem Maße reflektiert.
Die Schallimpedanz Z ist eine charakteristische Größe zur Beschreibung der Schallausbreitung in Medien. Sie wird mit folgender Gleichung definiert:
Der Wert der Schallimpedanz Z ist damit maßgebend für die Absorption des Schalls beim Durchgang durch ein Medium und für die Reflexion an den Grenzschichten dieses Mediums. Dabei gelten für die Absorption bzw. Reflexion folgende Beziehungen:
Absorptionskoeffizient :
Reflexionskoeffizient :
-
Ausbreitung von Ultraschallwellen in verschiedenen Körpersubstanzen und Geweben
Wenn die Schallimpedanzen benachbarter Strukturen annähernd gleich sind, findet keine Reflexion mehr statt, d. h. bestimmte Strukturen (z.B. Gallensteine) können dann in der Ultraschalldiagnose unerkannt bleiben.
Im Gegensatz zur Röntgendiagnostik (bei der die Absorption der Strahlung zur Bildgebung genutzt wird), ist für die Ultraschalldiagnostik die Reflexion der Schallwelle an Grenzschichten der einzelnen Organe entscheidend. Trotzdem ist die Absorption der Schallwelle für die Abschätzung der Eindringtiefe und für die notwendige Verstärkung zu beachten. Das soll durch ein Beispiel (Modellrechnung) verdeutlicht werden:
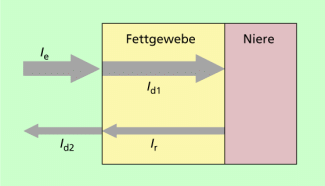
Vereinfacht soll die Lage einer Niere zur Körperoberfläche mit Ultraschall gemessen werden (Bild 14).
Es gelten folgende Werte:
Schallimpedanz Fett:
Schallimpedanz Niere
Dicke der Fettschicht d = 3,00 cm
Schwächungskoeffizient a = 1 dB/cm
Die Ultraschallwelle unterliegt drei Vorgängen:
Schwächung durch Fettgewebe auf dem Hinweg:
Schwächung durch unvollständige Reflexion:
Schwächung durch Fettgewebe auf dem Rückweg:
Damit ergibt sich insgesamt:
-
Vergleich der Intensitäten von Schall beim Eintritt und beim Austritt aus Gewebe
Bilderzeugung
Bei der Bilderzeugung werden unterschiedliche Verfahren genutzt. Nachfolgend sind drei der am meisten genutzten Verfahren beschrieben.
A-Bild-Verfahren (A-Amplitude): Ein Ausgangssignal (ein kurzer Schallimpuls von 3 bis 5 Wellenlängen) wird in den zu untersuchenden Körperteil eingeleitet und das zeitversetzte Echosignal aufgenommen (Bild 15). Da die Schallgeschwindigkeiten in den einzelnen Gewebeweichteilen annähernd gleich sind, kann die Zeitachse (Abszisse) als Tiefenskala kalibriert werden. Damit gelingt es, Strukturen bis ca. 3 mm bei einer Oberbauchsonografie aufzuspüren.
B-Bild-Verfahren (B-Brightness = „Helligkeit“): Um ein Schnittbild der zu untersuchenden Region zu erhalten, werden mehrere Schallköpfe auf einer Linie angeordnet und nacheinander angeregt bzw. es wird ein Schallkopf bewegt. Die Schallintensitäten der reflektierten Signale werden in einem Computer in Helligkeitswerte umgerechnet und unter Berücksichtigung der Laufzeiten als Pixel auf einem Bildschirm dargestellt.
DOPPLER-Verfahren : Gefäßverengungen oder die Durchblutung von Spenderorganen können über die Kenntnis von Blutflusseigenschaften diagnostiziert werden. Zur Messung der Geschwindigkeit, mit der sich Blut in einzelnen (zugänglichen) Adern bewegt, kann der DOPPLER-Effekt genutzt werden.
Dazu wird eine Ultraschallwelle schräg in die zu untersuchende Blutbahn eingeleitet. Das fließende Blut reflektiert einen Teil der Schallwelle, der wieder aufgefangen wird (Bild 17). Durch die Bewegung der reflektierenden Schicht hat die reflektierte Welle eine veränderte Frequenz. Daraus kann der Betrag und die Richtung der Geschwindigkeit des Blutes berechnet werden. Werden die einzelnen Änderungen der Frequenzen in Farbwerte umgerechnet und bildlich dargestellt, so nennt man dieses Verfahren Farbdoppler. Damit lassen sich zufließendes und abfließendes Blut farblich unterscheiden.
Magnetresonanz-Tomografie (MRT)
Bei der Magnetresonanz-Tomografie (MRT) werden Schnittbilder vom menschlichen Körper hergestellt und ähnlich wie bei der Computertomografie dargestellt. Im Unterschied zur Computertomografie ergeben bei der MRT Weichteile besonders gute Signale, Knochen dagegen schlechtere, so dass sich beide Methoden gut ergänzen.
Die MRT beruht auf dem Prinzip der Kernspinresonanz, die von dem schweiz-amerikanischen Physiker FELIX BLOCK und dem amerikanischen Physiker EDWARD PURCELL 1946 entdeckt wurde. Beide wurden dafür 1952 mit dem Nobelpreis für Physik ausgezeichnet. 1974 gelang die erste MRT-Aufnahme mit dem Bild einer Maus.
-
Aufbau eines Kernspin-Tomografen
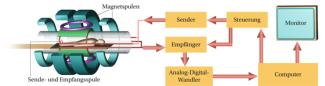
Jens Prockat, Berlin
Physikalische Grundlagen
Eine große Zahl von Atomkernen (insbesondere solche mit ungerader Nukleonenzahl) hat eine Eigendrehung und damit ein magnetisches Moment. Im Normalzustand herrscht in einem Medium eine Gleichverteilung hinsichtlich der Ausrichtungen dieser Momente. Wird dieses Medium in ein äußeres Magnetfeld der Stärke H gegeben, so kommt es zur bevorzugten Ausrichtung der Momente in Richtung des äußeren Magnetfeldes. Aber infolge der Richtungsquantelung (Nebenquantenzahlen) können nur verschiedene Orientierungen bezüglich der Feldrichtung eingenommen werden. Wird die Substanz jetzt zusätzlich einem hochfrequenten Wechselfeld ausgesetzt, das senkrecht zum äußeren Magnetfeld steht, dann können die Kerne in benachbarte Energiezustände übergehen, wenn die Frequenz des Wechselfeldes folgender Bedingung genügt:
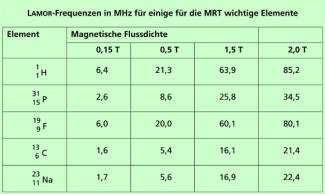
Diese Frequenz wird LAMOR-Frequenz genannt und ist, wie das gyromagnetische Moment , eine für die einzelnen Kerne charakteristische Größe (Bild 19).
-
LAMOR-Frequenzen in MHz für einige wichtige Elemente
Diese Änderung des magnetischen Momentes einer Vielzahl von Kernen führt zu einer nachweisbaren Verstimmung des Schwingkreises, der das hochfrequente Wechselfeld erzeugt hat. Nach Abschaltung dieses Feldes erfolgt die Rückstellung der einzelnen Atomkerne in ihre ursprüngliche Lage. Das bewirkt in den Schwingkreisspulen eine Induktionsspannung, die durch zwei Zeiten charakterisiert wird:
Spin - Gitter - Relaxationszeit T1
Durch Wechselwirkungen mit der thermisch bewegten Umgebung (Gitter) wird die Rückstellung beeinflusst. Je stärker die Wechselwirkung mit dem Gitter, umso kürzer ist die Rückstellzeit. Bei Festkörpern mit tiefen Temperaturen kann diese mehrere Tage betragen.
Spin - Spin - Relaxationszeit T2
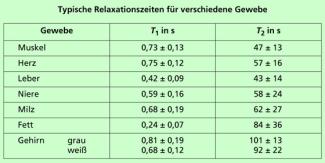
Bild 20 gibt einen Überblick über diese Zeiten für verschiedenes Gewebe. Auch Wechselwirkungen innerhalb des Kernspinsystems können die Zeit bis zur Einstellung der ursprünglichen Verteilung beeinflussen.
Aufbau und Arbeitsweise einer MRT-Anlage
Bei der Magnetresonanz-Tomografie wird ein einzelnes Körperorgan untersucht. Um die einzelnen Volumenelemente differenzieren zu können, muss für jedes einzelne eine andere Resonanzfrequenz (LAMOR-Frequenz) realisiert werden. Das wird erreicht, indem dem homogenen Magnetfeld B drei weitere Magnetfelder (sogenannte Gradientenfelder) so überlagert werden, dass für jedes Volumenelement des zu untersuchenden Körperteils eine andere Feldstärke existiert. Aufgrund der hohen Feldstärke des homogenen Magnetfeldes wird dieses i. A. durch supraleitende Spulen erzeugt. Durch eine schrittweise Veränderung des homogenen Magnetfeldes B wird erreicht, dass die LAMOR-Frequenz für einen Moment spezifisch für ein ganz bestimmtes Volumenelement ist. In dieser kurzen Zeitspanne werden die Kerne mit genau dieser Frequenz durch einen Impuls des hochfrequenten Wechselfeldes angeregt und nach dem Ausschalten die Größe der Induktionsspannung sowie die Relaxationszeiten T1 und T2 gemessen.
Durch einen Computer lassen sich jetzt Pixel für Pixel entsprechende Helligkeits- oder Farbwerte berechnen und ein Bild erzeugen.
-
Typische Relaxationszeiten für verschiedene Gewebe
Suche nach passenden Schlagwörtern
- Computertomografie
- Purcell
- Dopplerverfahren
- Bilderzeugung
- Messsonde
- Piezo-Effekt
- MRT
- Doppler-Effekt
- piezoelektrischer Effekt
- Diagnosetechnik
- Bildkontrast
- Ultraschalldiagnostik
- Doppler-Verfahren
- BLOCK
- Blut
- Ultraschallkopf
- Zähler
- Physik
- Stoffwechselvorgänge
- Grenzwellenlänge
- Cormack
- Szintillationszähler
- Computertomographie
- B-Bild-Verfahren
- Röntgenaufnahmen
- Dopplereffekt
- Röntgenfotografie
- Radioniklid
- Relaxationszeit
- Magnetresonanztomographie
- HOUNSFIELD-Skala
- Magnetresonanz-Tomografie
- Röntgendiagnostik
- CT-Scanner
- Meßsonde
- Hounsfield
- Stoffwechselfunktionen
- LAMOR-Frequenz
- A-Bild-Verfahren
- Medizin
- CT
- Kontrastmittel
- Piezoeffekt
- Halbwertszeit
- Schallimpedanz
- radioaktives Nuklid
- Szintillationskamera
- Strahlenbelastung
- Analysator

